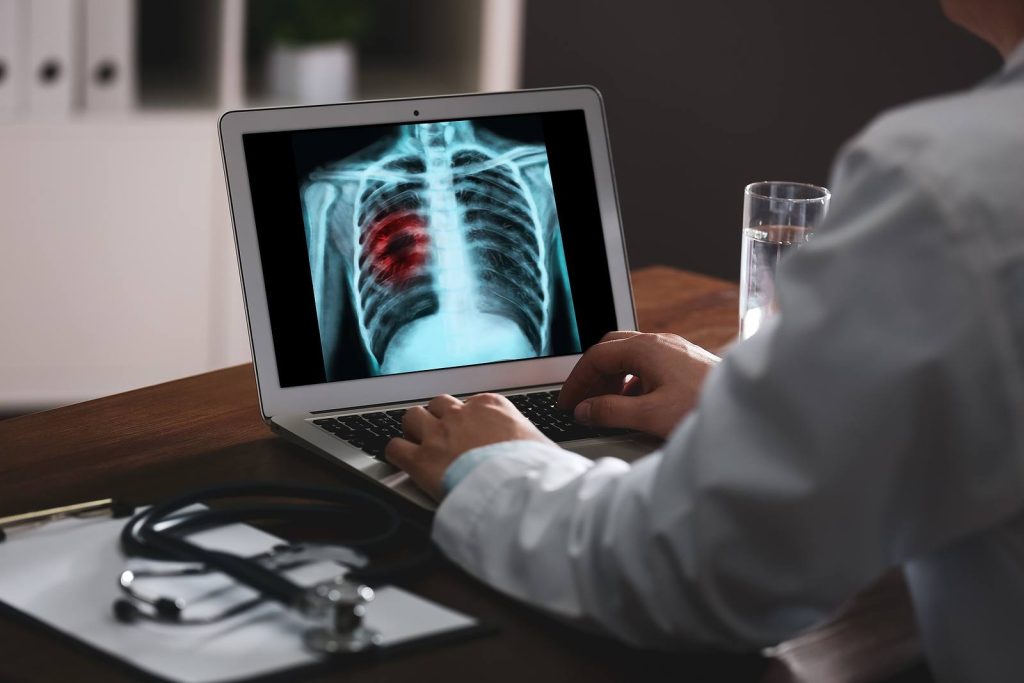
A tüdőrák egyike a három legtöbbször előforduló daganatnak. Ez azt jelenti, hogy a daganatos betegek több mint egyharmada a rákbetegség e típusától szenved. Felettébb agresszív betegség, olyannyira, hogy daganatok közül a tüdőben kifejlődő okán van a legtöbb elhalálozás. Ha időben felfedezik, a legtöbb esetben gyógyítható, pontosabban a növekedése, és az, hogy áttéteket képezzen meggátolható. Amennyiben későn diagnosztizálják, megfelelő kezelés hiányában a túlélési esélye nagyon csekély.
Szervezetünk megfelelő működéséhez rendkívül fontos a tüdő egészsége. Ha nem vigyázunk rá, a légzésünk zavart szenved, sőt súlyosabb tüdőbetegségek, például tüdőrák is kialakulhat. Utóbbi esetében a légzés ellehetetlenülhet, emiatt okoz halált, ha a tüdőrákot nem kezelik, vagy nem ismerik fel időben.
Röviden a tüdőről
Leegyszerűsítve a tüdő egy páros és szivacsos szerv a mellkasban, amely lebenyekből tevődik össze. Belégzéskor oxigént vesz fel, kilégzéskor pedig a vérbe visszakerülő szén-dioxidot adja le. A belélegzett oxigén a véráramon át a szervezet minden sejtjéhez eljut. A tüdő sejtjeinek javarészét hámsejtek építik fel, amelyek egyfolytában váladékot termelnek. A váladék célja a síkosítás, és a gázcsere folyamatának megkönnyítése. A szerv belsejében főhörgők találhatók, amelyek kisebb hörgőkre különülnek szét. Ezek végén foglalnak helyet a léghólyagocskák. Sokan nem tudják, hogy a tüdőben jelentős számban találhatók biológiailag aktív hormonokat termelő, valamint idegsejtek is.
Mi okoz tüdőrákot?
A különféle ráktípusok nagy részének kiváltó oka nem meghatározható egyértelműen. Ezzel szemben a tüdőrákot az esetek döntő többségében a dohányzás idézi elő. Azokra is ártalmas a cigarettafüst, akik passzív dohányosok, vagyis mások cigarettafüstjét kénytelenek belélegezni. A füstben számos, a tüdőt károsító anyag található, amelyek veszélye abban rejlik, hogy közvetlenül károsítják a tüdősejteket, beindítva a rákos elváltozás folyamatát. A tüdő daganatos megbetegedésének kockázata, valamint a cigarettázás tehát egyértelműen összefüggésbe hozható egymással.
Az listán felsoroltak ugyancsak ösztönzik a tüdőrák létrejöttét:
- Radongáznak való kitettség. A radont az urán természetes bomlása hozza létre a talajban, a kőzetben és a vízben, amely végül a belélegzett levegő részévé válik. A radon felhalmozódhat bármely épületben, beleértve a lakóházakat is.
- Azbesztnek és egyéb rákkeltő anyagoknak való kitettség. Az azbeszt és más, rákot okozó anyagok – például arzén, króm és nikkel – expozíciója növelheti a tüdődaganat kialakulásának kockázatát, különösen, ha valaki dohányzik.
- Korábbi sugárterápia. Ha valaki a mellkasát érintő sugárterápián esett át egy másik típusú daganat miatt, fokozott a kockázata a betegség kifejlődésének.
- Genetikai hajlam. A betegség előfordult a felmenők között.
Szinte minden ráktípus, így a tüdőrák kapcsán is igaz, hogy a nem megfelelő életmód, az egészségtelen táplálkozás és a stressz fokozza a kialakulásának kockázatát. Utóbbit nagyban befolyásolja a légszennyezettség mértéke, és az életkor. A tüdő daganatos elváltozásait leginkább a 65 év felettieknél diagnosztizálják.
Tüdőrák tünetei
A tüdőrák a korai szakaszában nem okoz tüneteket, csak előrehaladott állapotban.
Ezek a következők lehetnek:
- köhögés, amely nem múlik el,
- vér felköhögése,
- légszomj,
- mellkasi fájdalom,
- zihálás,
- rekedtség,
- bordafájdalom,
- akaratlan fogyás,
- csontfájdalom,
- fejfájás.
Tüdőrák típusai
Az orvosok a tüdőrákot két fő típusra osztják a rákos sejtek mikroszkópos képe alapján.
- Nem-kissejtes tüdőrák: gyakrabban fordul elő, főként a hámsejteket érinti.
- Kissejtes tüdőrák: némileg ritkább, és elsősorban a tüdőben található hormonkiválasztó- vagy idegsejtekben alakul ki. Nevét onnan kapta, hogy a tumor szabad szemmel nem, csak mikroszkóppal látható.
A tüdőrák fajtájától függően lehet jó-, vagy rosszindulatú.
Tüdőrák szövődményei
A daganat szövődményeket okozhat, például:
- Ha a tüdőrák növekszik és elzárja a fő légutakat, légszomj alakulhat ki. Folyadék halmozódhat fel tüdő körül, megnehezítve annak teljes kitágulását a levegő belélegzése során.
- A tüdőrák vérzést okozhat a légutakban. Néha a vérzés súlyosakká válhat.
- A fejlett tüdőrák, amely átterjed a tüdő nyálkahártyájára vagy a test egy másik területére, például csontokra fájdalmat generálhat.
- Légszomj, az érintett tüdőt körülvevő mellkasüregben (pleurális tér) való folyadékfelhalmozódás következtében.
Az áttétes rák fájdalmat, hányingert, fejfájást vagy más jeleket és panaszokat okozhat, attól függően, hogy melyik szerv érintett. Miután átterjedt a tüdőn túlra, általában nem gyógyítható. Mindössze a tüneteket csökkentő, és az életet meghosszabbító kezelések állnak rendelkezésre.
Tüdőrák megelőzése
Nincs biztos módszer a tüdőrák megelőzésére, de csökkenthető a veszélye, ha:
- Ha még soha nem dohányzott, ne kezdje el. Beszéljen gyermekeivel arról, hogy ne gyújtsanak rá, hogy megértsék, hogyan lehet elkerülni a betegség fő kockázati tényezőjét.
- Hagyja abba a dohányzást. A leszokás csökkenti a tüdőrák kockázatát, még akkor is, ha évek óta dohányzik. Beszéljen orvosával a leszokást segítő stratégiákról, például a nikotinpótló készítmények használatáról.
- Kerülje a passzív dohányzást. Ha dohányzóval él vagy dolgozik együtt, sürgesse őt a leszokásra, vagy kérje meg, hogy dohányozzon kint.
- Ellenőrizze otthonában a radonszintet. A magas radonszint orvosolható, hogy biztonságosabbá tegye otthonát.
- Kerülje a rákkeltő anyagokat a munkahelyén. Tegyen óvintézkedéseket, hogy megvédje magát a munkahelyi mérgező vegyi anyagoknak való kitettségtől. Kövesse a munkáltatójának óvintézkedéseit.
- Fogyasszon gyümölcsökben és zöldségekben gazdag étrendet. Ezek az élelmiszerek a legjobb vitamin- és tápanyagforrások. Kerülje a nagy adag vitamin bevételét tabletta formájában, mivel ezek károsak lehetnek.
- Próbáljon meg a hét legtöbb napján valamilyen testmozgást végezni.
A tüdőrák szűrését általában azoknak az idősebb felnőtteknek ajánlják, akik hosszú évek óta erősen dohányoztak, vagy akik az elmúlt 15 évben szoktak le
Hogyan diagnosztizálható a tüdőrák?
Ha okkal feltételezhető, hogy valaki tüdődaganatban szenved, az orvos számos vizsgálatot rendelhet el.
Ezek a következőket tartalmazhatják:
- Tüdőröntgen, CT- és MRI vizsgálat.
- Köpet citológia: a köpet mikroszkóp alatt történő megtekintésével néha fény derülhet a tüdőrákos sejtek jelenléte.
- Szövetminta vétele (biopszia).
Az orvos többféle módon végezhet biopsziát, beleértve a bronchoszkópiát. Létezik úgynevezett tűbiopszia is, amelynek során a röntgen- vagy CT felvételek áttekintését követően, mintavétel céljából a tűt átvezetik mellkasfalon keresztül a tüdőszövetbe. A mediasztinoszkópia a gátorüreg áttekintését teszi lehetővé. A nyakon át, a mellcsont fölött ejtett metszésből vezetik be a gátorüregbe a speciális vizsgálóeszközt, amely biopsziára alkalmas. Mintát lehet venni a nyirokcsomókból vagy más olyan területekről, ahová a rák átterjedt, például a májból. A rákos sejtek laboratóriumi elemzésével kiderül, hogy milyen típusú tüdőrákja van. Ez segíthet meghatározni a prognózist és megtervezni a kezelést.
Vizsgálatok a tüdőrák kiterjedésének meghatározására
Miután diagnosztizálták a betegséget, meg kell határozni a rák stádiumát. Ez dönti el, hogy melyik kezelés a legmegfelelőbb. Képalkotó eljárásokkal, többek között pozitron emissziós tomográfia (PET) segítségével derítik fel, hogy képződtek-e áttétek. Nem minden vizsgálat megfelelő mindegyik ember számára.
Tüdőrák kezelése
Az onkológus a pácienssel egyeztetve többféle tényező alapján választja ki a megfelelő terápiát, ideértve az illető általános egészségi állapotát, a rák típusát és stádiumát. A páciens dönthet úgy, hogy nem esik át semmilyen kezelésen. Például úgy érezheti, hogy a kezelés mellékhatásai meghaladják a lehetséges előnyöket. Ilyenkor csak a rák által okozott tüneteket, például a fájdalmat vagy légszomjat kezelik.
Műtét
A műtét történhet egy kis tüdőrész kivágásával, amely tartalmazza a rákos sejteket, valamint a környező egészséges szövetek szélét. A szegmentális reszekció a tüdő nagyobb részének, de nem az egész lebenyének eltávolítását jelenti. A lobectomia az egyik tüdőlebeny teljes eltávolítása, míg a pneumonectomia az egész tüdő kioperálása. A sebész a nyirokcsomókat is eltávolíthatja a mellkasból.
Kemoterápia
Az orvos a műtét előtt kemoterápiát vagy sugárkezelést javasolhat a rák visszaszorítása érdekében. Ha fennáll annak a kockázata, hogy rákos sejtek maradnak a műtét után, netán a rák kiújulhat, az operáció után is ajánlott lehet. A kemoterápia során gyógyszereket használnak a rákos sejtek elpusztítására. Beadhatók intravénásan vagy szájon át. A gyógyszerek kombinációját általában kezelések sorozatában alkalmazzák hetek vagy hónapok alatt szünetekkel, hogy a beteg felépülhessen. Használható önmagában vagy sugárterápiával kombinálva. Előrehaladott tüdőrákban szenvedőknél a kemoterápia fájdalom és más tünetek enyhítésére szolgál.
Sugárkezelés
A sugárkezelés során ionizáló sugárzást alkalmaznak. A sugárzás eredményeképpen az érintett rákos szövetekben károsodik a DNS, ily módon csökken a daganatsejtek szaporodása.
Sztereotaktikus test-sugárterápia
A sztereotaktikus test-sugárterápia intenzív sugárkezelés, amely sok szögből irányít sugárnyalábot a daganat helyére. Lehetőség lehet a gyógyulásra azok számára, akik a kisebb méretű tüdőrákban szenvednek, és akiknél nem végezhetnek műtétet. A test más részeire, köztük az agyra átterjedő rák kezelésére is alkalmazható.
Célzott gyógyszeres terápia
A célzott gyógyszeres terápiák a rákos sejtekben található specifikus rendellenességekre összpontosítanak. Ezen rendellenességek blokkolásával a rákos sejtek pusztulását okozhatják. Néhány célzott terápia csak olyan embereknél működik, akiknek a rákos sejtjei bizonyos genetikai mutációkkal rendelkeznek.
Immunterápia
Az immunterápia az immunrendszert használja a rák elleni küzdelemre. A rákos sejtek olyan fehérjéket termelnek, amelyek segítenek nekik elrejtőzni az immunrendszer sejtjei elől. Az immunterápia beavatkozik ebbe a folyamatba, és általában az előrehaladott tüdőrákban szenvedők, és az áttétes daganattal rendelkező betegek számára tartják fenn.
Palliatív ellátás
A szupportív, más néven palliatív ellátás a végstádiumú, gyógyíthatatlan rákbetegek számára javasolt. Magába foglalja az orvossal való együttműködést a daganat okozta fájdalom és szenvedés enyhítésére. A WHO úgy fogalmaz, hogy „A palliatív ellátás a beteg hatékony, teljes körű ellátása akkor, amikor a betegség nem reagál a gyógyító célú kezelésekre, és amikor a fájdalom és egyéb tünetek enyhítése, pszichológiai, szociális és spirituális problémák megoldása kiemelkedő jelentőségű feladat. A palliatív ellátás átfogó célja a lehető legmagasabb életminőség biztosítása a beteg és családja számára.”
Egy tanulmányban előrehaladott, nem kissejtes tüdőrákban szenvedők, akik a diagnózisuk után rövid támogató kezelésben részesültek, tovább éltek, mint azok, akik olyan kezelésekkel folytattak, mint a kemo- és a sugárterápia. A támogató ellátásban részesülők a hangulat és az életminőség javulásáról számoltak be. Átlagosan csaknem három hónappal tovább maradtak életben, mint a szokásos ellátásban részesülők.
Milyen lehetőségek léteznek még?
Fontos hangsúlyozni, a gyógygombákat tartalmazó készítmények nem csodaszerek, és semmilyen módon nem helyettesítik a gyógykezelést! Céljuk a megelőzésben és a roborálásban való segítség, alkalmazásuk az onkológussal való egyeztetés után javasolt. A gyógygombák értékes poliszacharidokat, illetve biológiailag aktív vegyületeteket foglalnak magukba. Hasznosak lehetnek a rákmegelőzés szempontjából, mivel támogatnak olyan folyamatokat, amelyek gátolják a daganat kialakulását.
Források:
https://www.mayoclinic.org/diseases-conditions/lung-cancer/symptoms-causes/syc-20374620
https://en.wikipedia.org/wiki/Lung_cancer